
Aκολουθεί ένα βασικό φυλλάδιο οδηγιών για την κύηση και τον τοκετό. Στόχος μας Ιατρού και Μαίας είναι η συνεχής επικοινωνία στη διάρκεια των 9 μηνών και η υψηλού επιπέδου παρακολούθηση της κύησης. Το ιατρείο μας φέρει πιστοποίηση του Fetal Medicine Foundation σε όλα τα σημαντικά μαιευτικά υπερηχογραφήματα.
Η εγκυμοσύνη και ο τοκετός είναι ένα εξαιρετικό κεφάλαιο στη ζωή του ζευγαριού. Σκοπός μας είναι να απαλείψουμε το φόβο και τις δικαιολογημένες ανησυχίες σας και να βοηθήσουμε στις τυχόν δύσκολες στιγμές, ώστε να απολαύσετε κάθε στιγμή της εγκυμοσύνης και το ανεκτίμητο δώρο μιας νέας ζωής.
Η τελευταία περίοδος πριν τη σύλληψη είναι το μόνο χειροπιαστό χρονικό σημείο για να καθορισθεί η διάρκεια της κύησης. Έτσι, μετράμε με εβδομάδες και όχι με μήνες και το μέτρημα ξεκινά από την πρώτη ημέρα της τελευταίας περιόδου (αν και η γυναίκα έχει επαφή και συλλαμβάνει περίπου 2 εβδομάδες μετά). H κύηση διαρκεί συνολικά 40 εβδομάδες.





H πρώτη επίσκεψη στο ιατρείο είναι και η πλέον σημαντική. Πέρα από τη διάγνωση της εγκυμοσύνης με κλινική εξέταση, τεστ εγκυμοσύνης και υπέρηχο, γίνεται μια διεξοδική αναδρομή στο ιστορικό και τυχόν προϋπάρχοντα ιατρικά προβλήματα. Σε εσάς μπορεί απλά να φανεί μια απλή συζήτηση, εμείς όμως θα έχουμε μία σαφή εικόνα για το αν η εγκυμοσύνη είναι ή όχι υψηλού κινδύνου. Θα οργανώσουμε έγκαιρα τις δέουσες εξετάσεις και τον τακτικό έλεγχο.
Οι πρώτες 12 εβδομάδες είναι σημαντικές. Περιλαμβάνει την εμφύτευση και την πλήρη διάπλαση του εμβρύου, και πολύ συχνά ταλαιπωρεί τη μητέρα με ναυτία, εμετούς, ακόμα και πόνους και μικροαιμορραγίες. Μια νέα μητέρα ίσως βρει αυτή την περίοδο την πλέον ψυχοφθόρο, όταν η εγκυμοσύνη είναι τόσο μικρή και έχει τόσους μήνες μπροστά κι έχει ήδη τόσα προβλήματα. Οι αρχικές επισκέψεις είναι λοιπόν πολύ σημαντικές. Με τακτικά, ακίνδυνα υπερηχογραφήματα θα βεβαιώνουμε ότι το μωρό είναι καλά και θα δίνουμε τις κατάλληλες συμβουλές για να λύνουμε τα προβλήματα και να προλαμβάνουμε τυχόν επιπλοκές.

Σε αυτή τη φάση της κύησης πρέπει στα μέτρα του δυνατού να βεβαιωθούμε ότι το μωρό αναπτύσσεται φυσιολογικά και να αποκλείσουμε εγκαίρως ανωμαλίες, με πλέον συνήθη το σύνδρομο Down.
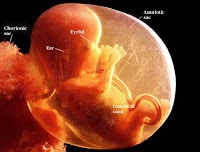
Στο υπερηχογράφημα της αυχενικής διαφάνειας στις 12 περίπου εβδομάδες ελέγχουμε αδρά τη διάπλαση του εμβρύου και μετράμε την αυχενική διαφάνεια. Αυτή είναι μια μικρή ποσότητα υγρού που φυσιολογικά μαζεύεται στο πίσω μέρος του λαιμού του εμβρύου. Σε μωρά με σύνδρομο Down (μογγολισμό) αυτή βρίσκεται συχνά αυξημένη. Ταυτόχρονα ελέγχουμε τις τιμές δυο ορμονών στο αίμα της μητέρας. Όλα αυτά μαζί μας λένε αν το μωρό έχει αυξημένες πιθανότητες να έχει σύνδρομο Down. Με τη μέθοδο αυτή μπορούμε να ‘μαντέψουμε’ το σύνδρομο Down στο 89% των περιπτώσεων.
Τότε συζητάμε με το ζευγάρι αν πρέπει να προχωρήσουμε σε αμνιοπαρακέντηση (λήψη με λεπτή βελόνα λίγου αμνιακού υγρού που περιβάλλει το μωρό –αυτό περιέχει εμβρυϊκά κύτταρα που εξετάζονται στο μικροσκόπιο και είναι η εξέταση που μας διαβεβαιώνει). Η απόφαση για την αμνιοπαρακέντηση είναι ακόμα πιο επιτακτική σε γυναίκες άνω των 35 ετών λόγω του αυξημένου κινδύνου. Το σύνδρομο Down είναι πιο συχνό όσο πιο μεγάλη είναι σε ηλικία η μητέρα. Έτσι για μια 20χρονη ο κίνδυνος να γεννήσει πάσχον μωρό είναι 1 στα 1500, σε μια 30χρονη 1 στα 900, σε μια 35χρονη 1 στα 350, σε μια 38χρονη 1 στα 170, στα 40 είναι 1 στα 100 και στα 42 είναι 1 στα 50. Από την άλλη, η αμνιοπαρακέντηση έχει κίνδυνο αποβολής 1 στα 300 περίπου.

Θα κάνουμε επίσης κάποιες άλλες εξετάσεις αίματος για να προλάβουμε τυχόν προβλήματα στη συνέχεια της κύησης και τον τοκετό. Ελέγχουμε τον αιματοκρίτη, την ομάδα αίματος και την παρουσία στίγματος για τη μεσογειακή αναιμία καθώς και την ανοσία της μητέρας σε μια σειρά από λοιμώξεις (ηπατίτιδα Β και C, μεγαλοκυτταροϊό, ερυθρά, τοξόπλασμα, λιστέρια, σύφιλη, AIDS). Πολλές από αυτές τις εξετάσεις ίσως ακούγονται ακραίες ή και προσβλητικές για το ζευγάρι. Είναι όμως ο καθιερωμένος διεθνώς έλεγχος της εγκύου και περιλαμβάνει λοιμώξεις που μπορούν να απειλήσουν άμεσα το έμβρυο. Αρκεί να λεχθεί ότι αν μία έγκυος είναι φορέας του AIDS, ο κίνδυνος μετάδοσης στο μωρό είναι 30%, ενώ, με έγκαιρη διάγνωση, χορήγηση αγωγής στην έγκυο και αποφυγή θηλασμού, ο κίνδυνος γίνεται μόλις 2%.
Συζητάμε τα ναι και τα όχι στην εγκυμοσύνη βάσει τεκμηριωμένων επιστημονικών δεδομένων και απορρίπτουμε ανόητους μύθους και δοξασίες. Έτσι το ζευγάρι θα ξέρει τι να περιμένει, τι να προσέχει και τι να αποφεύγει χωρίς άγχος και ανασφάλεια. Και βέβαια θα υπάρχει μια 24ωρη γραμμή επικοινωνίας για να απαντάμε σε κάθε ερώτηση και ανησυχία, όσο απλοϊκή κι αν ακούγεται. Η πιο σημαντική υπηρεσία του γιατρού σ’ αυτή την κρίσιμη περίοδο της ζωής σας είναι η ευαισθησία και η συνεχής διακριτική καθοδήγηση, ώστε το ζευγάρι να νιώθει ανά πάσα στιγμή ασφάλεια και σιγουριά.
Το δεύτερο τρίμηνο, μέχρι τις 28 εβδομάδες είναι συνήθως η πιο ήρεμη περίοδος. Το μωρό είναι αρκετά μεγάλο, τα σημαντικά υπερηχογραφήματα έχουν ήδη γίνει και τυχόν ανωμαλίες και προβλήματα έχουν αποκλειστεί. Η ναυτία σταματά και η έγκυος μπορεί να χαλαρώσει λίγο και να απολαύσει την αίσθηση του μωρού της να ‘ζωντανεύει’ και να κινείται μέσα στην κοιλιά της.
Στο σημαντικό υπερηχογράφημα β επιπέδου στο διάστημα μεταξύ 21 και 24 περίπου εβδομάδων, εξετάζονται όλα τα όργανα στο σώμα του μωρού και αποκλείεται η μεγάλη πλειοψηφία ανωμαλιών διάπλασης. Οι επισκέψεις γίνονται λιγότερο τακτικές αλλά εξίσου σημαντικές με προσεκτικό έλεγχο της μητέρας (πίεση, λεύκωμα στα ούρα, αύξηση βάρους) και της ανάπτυξης του εμβρύου. Το ζευγάρι έχει το χρόνο να ηρεμήσει, να έχει κάποιες ημέρες ξεκούρασης, πριν μεγαλώσει πολύ το μωρό και κάνει τις μετακινήσεις δύσκολες. Η γραμμή επικοινωνίας βέβαια παραμένει ανοιχτή για τα παραμικρά ‘πονάκια’ ή ‘αυξημένα υγρά’. Σιγά σιγά θα προετοιμαστούμε για τις τελευταίες εβδομάδες και τον τοκετό.
Το τρίτο τρίμηνο το έμβρυο και η μητέρα μεγαλώνουν πλέον αισθητά και οι κινήσεις δυσχεραίνονται. Στις 28 εβδομάδες ελέγχεται το σάκχαρο της μητέρας για να αποκλειστεί διαβήτης της κύησης. Στις 32 περίπου εβδομάδες με υπερηχογράφημα (Doppler) ελέγχεται η ανάπτυξη του εμβρύου και η ροή αίματος στα αγγεία του ομφάλιου λώρου και του εγκέφαλου του μωρού. Συνηθισμένα προβλήματα οι ενοχλήσεις χαμηλά στην κοιλιά, πίσω στη μέση, εντερικές διαταραχές (δυσκοιλιότητα) λόγω πίεσης της μήτρας επί των γειτονικών οργάνων. Σταδιακά πληθαίνουν τα ‘πετρώματα’, οι προπαρασκευαστικές ωδίνες δηλαδή που δε διαρκούν πολύ και είναι ακανόνιστες, συχνά όμως θα ενοχλήσουν και θα ανησυχήσουν την πρωτόπειρη έγκυο. Οι κινήσεις του εμβρύου δε λιγοστεύουν, γίνονται όμως λιγότερο αισθητές αφού καθώς αυτό μεγαλώνει δεν έχει χώρο να κλωτσήσει με δύναμη και αρκείται σε ήπιες, σα να κολυμπάει, αλλά εξίσου καθησυχαστικές για τη μητέρα κινήσεις. Πάντως κάθε ενόχληση, πόνος, αυξημένα υγρά ή αίμα, μειωμένες κινήσεις του εμβρύου και γενικά κάθε νέο σύμπτωμα πέραν του συνηθισμένου πρέπει πάντα να περιγράφονται αναλυτικά και χωρίς καθυστέρηση.
Η στιγμή του τοκετού και της γέννησης του μωρού φαντάζει, ειδικά για την πρωτότοκο μητέρα και πατέρα σαν αξεπέραστο εμπόδιο. Το ζευγάρι συχνά αντιμετωπίζει με δέος και ανασφάλεια την τελική ευθεία. Η αλήθεια είναι ότι ο τοκετός είναι ένα γεγονός μοναδικό που βιώνεται διαφορετικά από κάθε ζευγάρι. Η εξέλιξη του είναι κάθε φορά διαφορετική, όπως πολλές πολύτοκες γυναίκες έχουν παρατηρήσει.
Με τη σωστή επίβλεψη και την έμπειρη καθοδήγηση της μαίας και του μαιευτήρα το άγχος περιορίζεται, τυχόν προβλήματα λύνονται και τελικά μένει στη μνήμη σαν η πιο συναρπαστική και γλυκιά εμπειρία. Στόχος μας είναι ο φυσιολογικός τοκετός και όλες οι ενέργειες μας αποσκοπούν στην ταχεία και ομαλή εξέλιξη του, χωρίς άσκοπες ιατρικές παρεμβάσεις.

Η έναρξη του τοκετού μπορεί να γίνει είτε όταν ‘σπάσουν τα νερά’ είτε όταν αρχίσουν επώδυνες συσπάσεις της μήτρας που έρχονται τακτικά ανά 15 λεπτά και σταδιακά γίνονται πυκνότερες. Αντίθετα τα ‘πετρώματα’ της μήτρας δεν πονάνε πολύ, διαρκούν λίγο, δεν πυκνώνουν σταδιακά και συνήθως υποχωρούν μετά τη λήψη Buscopan ή με ένα χλιαρό λουτρό.
Σε κάθε περίπτωση, ειδικά αν δεν είστε σίγουρη, θα επικοινωνήσετε με τη μαία μας, που θα σας πει αν ήρθε η ώρα να ξεκινήσετε με ηρεμία για το Μαιευτήριο. Εκεί θα σας περιμένει η ίδια καθώς και η Προϊσταμένη που θα φροντίσει τη σύντομη διαδικασία της εισαγωγής και θα είναι πάντα σε ετοιμότητα για οτιδήποτε χρειαστούμε. Η Αίθουσα Τοκετών στελεχώνεται από μία εξαιρετική ομάδα Αναισθησιολόγων με πολύ μεγάλή εμπειρία στην τεχνική της επισκληριδίου. Η δυνατότητα επισκληριδίου αναισθησίας έχει αποτελέσει επανάσταση καθώς λυτρώνει τη μητέρα από τον πόνο της γέννας χωρίς να θέτει σε κίνδυνο αυτή ή το μωρό (το αντίθετο ισχύει, το μωρό παίρνει λιγότερο οξυγόνο όταν η μητέρα υποφέρει) και χωρίς να καθυστερεί την εξέλιξη του τοκετού. Σήμερα σε κάθε γυναίκα επιβάλλεται να συζητηθεί και να προσφερθεί η επισκληρίδιος.
Πέρα από τη σωματική καταπόνηση, οφείλουμε όμως να αντιμετωπίσουμε και το ψυχολογικό στρες. Κύριο ρόλο παίζει η στενή καθημερινή σχέση εμπιστοσύνης που θα αναπτύξουμε στη διάρκεια των εννέα μηνών. Η μικρή μας ομάδα μπορεί να εγγυηθεί ότι στην αίθουσα τοκετού θα συναντήσετε τα ίδια γνώριμα πρόσωπα που θα μπορείτε άφοβα να εμπιστευτείτε.
Κατά τη διάρκεια του τοκετού θα εξηγούμε και θα ενημερώνουμε συνεχώς το ζευγάρι για κάθε εξέλιξη. Θα έχουμε τη μητέρα και το μωρό κάτω από συνεχή παρακολούθηση. Με υπομονή θα περιμένουμε τον τοκετό να εξελιχθεί, φροντίζοντας να υπάρχει η σωστή ισορροπία με τακτικές αποτελεσματικές συσπάσεις που δε θα θέτουν το μωρό σε κίνδυνο. Με τον καρδιοτοκογράφο θα παρακολουθούμε συνεχώς την καρδιά του μωρού ώστε να φανεί εγκαίρως αν τυχόν ταλαιπωρηθεί και παρουσιάσει έλλειψη οξυγόνου. Προτεραιότητα μας είναι ο φυσιολογικός τοκετός και καταφέρνουμε να κρατάμε τα ποσοστά καισαρικής χαμηλότερα του 15% (ευρωπαϊκού μέσου όρου) με υπομονή και ασφαλείς μαιευτικούς χειρισμούς. Η πραγματικά άψογη οργάνωση της αίθουσας τοκετών εγγυάται πλήρη κάλυψη σε κάθε περίπτωση ανάγκης.
Ιδιαίτερα σημαντική όμως είναι και η περίοδος μετά τον τοκετό, οι 40 ημέρες της λοχείας. Τα πιθανά προβλήματα (μικροαιμορραγίες και πονάκια, δυσκολίες στο θηλασμό, δυσκοιλιότητα, αιμορροΐδες, ψυχολογικά προβλήματα) ακούγονται ασήμαντα, μπορεί όμως να ταλαιπωρήσουν και να αγχώσουν το ζευγάρι.
Καθημερινός λοιπόν έλεγχος στο Μαιευτήριο και τακτική επικοινωνία και μετά το εξιτήριο από την Κλινική. Η φροντίδα μας, να μη το ξεχνάμε, δε λήγει με το τέλος των 9 μηνών.
ΑΠΛΕΣ ΣΥΜΒΟΥΛΕΣ ΓΙΑ ΤΗΝ ΕΓΚΥΜΟΣΥΝΗ

- Η φυσιολογική δραστηριότητα (καθημερινή εργασία, μετακινήσεις, περίπατοι, ψώνια, ήπια άθληση, μπάνια σε καθαρές θάλασσες) επιτρέπεται στη φυσιολογική εγκυμοσύνη. Ταυτόχρονα η έγκυος ενθαρρύνεται να μην ταλαιπωρεί τον εαυτό της με πολύωρη βάδιση ή ορθοστασία. Έχει αποδειχθεί ότι γυναίκες που παραμένουν όρθιες επί 8 ώρες στη δουλειά έχουν αυξημένο κίνδυνο αποβολής και πρόωρου τοκετού.
- Απαγορεύονται δραστηριότητες και σπορ όπως καταδύσεις, ορειβασία, σκι στο βουνό και στη θάλασσα, ατμόλουτρα, σάουνα.
- Η λήψη φαρμάκων πρέπει να αποφεύγεται στην εγκυμοσύνη. Όταν όμως υπάρχει η κατάλληλη ένδειξη και πάντα κατόπιν συζήτησης με το γιατρό η λήψη επιβάλλεται για να προστατέψει και την έγκυο και το μωρό της.
- Το μόνο που ξεκάθαρα απαγορεύεται στην εγκυμοσύνη είναι το κάπνισμα, ενεργητικό ή παθητικό. Στερεί οξυγόνο από το μωρό και προκαλεί αυξημένες αποβολές, μείωση του τελικού βάρους γέννησης και προωρότητα με εξαιρετικά κακή επίδραση στη μελλοντική ανάπτυξη του παιδιού, καθώς και κίνδυνο για αιφνίδιο βρεφικό θάνατο.
- Η σεξουαλική επαφή επιτρέπεται μέχρι και τον όγδοο μήνα με λίγη προσοχή και προτίμηση σε στάσεις που διευκολύνουν την έγκυο.
- Η οδήγηση αυτοκινήτου επιτρέπεται, απλά επιβάλλεται περισσότερη προσοχή. Επιβάλλεται η εφαρμογή ζώνης ασφαλείας καθόλη τη διάρκεια της κύησης είτε ως οδηγός ή συνοδηγός. Απλά όταν η εγκυμοσύνη μεγαλώσει, πρέπει το οριζόντιο τμήμα της ζώνης να εφαρμόζει κάτω από την κοιλιά και το διαγώνιο από πάνω της, ώστε η μήτρα να μην πιέζεται άμεσα από τη ζώνη.
- Η βαφή μαλλιών και νυχιών επιτρέπεται στην εγκυμοσύνη, καθώς δεν υπάρχει καμιά επιστημονική απόδειξη ότι βλάπτει το μωρό.
- Η πολύωρη εργασία σε ηλεκτρονικό υπολογιστή έχει αποδειχθεί ότι δε βλάπτει καθόλου (π.χ. λόγω ακτινοβολίας) την εγκυμοσύνη.
- Μια επίσκεψη στον οδοντίατρο επιβάλλεται στην αρχή της εγκυμοσύνης. Έχει αποδειχθεί ότι η ενεργός ουλίτιδα είναι συνήθης στην εγκυμοσύνη και αυτή με τη σειρά της καλλιεργεί μικρόβια που οδηγούν σε πρόωρο τοκετό.
- Καλό είναι να κρατηθείτε μακριά από γάτες. Μην ασχολείστε με το φαγητό και τα απορρίμματα της γάτας σας. Φοράτε γάντια όταν κάνετε κηπουρική.
- Προσοχή στις παρακάτω τροφές (πολύ σπάνια θα προκαλέσουν πρόβλημα γι’αυτό μην ανησυχήσετε αν ήδη φάγατε στην αρχή της εγκυμοσύνης σας):
- Να αποφεύγονται μαλακά τυριά όπως καμεμπέρ, ροκφόρ, μπρι, στίλτον. Επιτρέπονται: φέτα, γραβιέρα, κασέρι, τσένταρ, ένταμ, έμενταλ, γκούντα, μοτσαρέλα, παρμεζάνα.
- Όχι στο φρέσκο γάλα που δεν είναι παστεριωμένο.
- Όχι στο συκώτι /εντόσθια/ πατέ /φουα γκρα/ μύδια/ στρείδια.
- Όχι στο ημίρρευστο παγωτό χωνάκι που βγαίνει από το μηχάνημα.
- Απαιτείται προσεκτικό πλύσιμο χεριών πριν και μετά την επαφή/κόψιμο/μαγείρεμα κάθε ωμού κρέατος.
- Τα έτοιμα φαγητά του εμπορίου πρέπει να ξαναζεσταίνονται σε επίπεδα βρασμού.
- Τα αυγά πρέπει να τηγανίζονται/ βράζονται μέχρι το ασπράδι και ο κρόκος να γίνουν στερεά.
- Καλό είναι να αποφεύγετε προϊόντα με φιστίκια στην εγκυμοσύνη αν ο σύντροφος σας ή κάποιο παιδί σας έχει άσθμα, έκζεμα, αλλεργία την άνοιξη ή αλλεργία σε τροφές. Έτσι πιστεύεται ότι μειώνεται η πιθανότητα ανάλογων αλλεργιών στο μωρό όταν γεννηθεί.
- Τα φρέσκα λαχανικά /σαλάτες πρέπει να σαπουνίζονται διεξοδικά.
Η υγιεινή δίαιτα περιλαμβάνει:
- Άμυλο (ψωμί, δημητριακά, πατάτες, κορν φλεικς, ζυμαρικά, ρύζι). Είναι το κύριο μέρος της διατροφής, πλούσιο σε υδατάνθρακες, πρωτεΐνες, βιταμίνες Β. Οι τροφές τύπου κορν φλέικς, ολ μπραν είναι πλούσιες σε σίδηρο και φυλλικό οξύ και μειώνουν τις στομαχικές ενοχλήσεις.
- Γάλα και γαλακτοκομικά. Είναι πλούσια σε ασβέστιο και πρωτεΐνη και επιβάλλεται ένα με δύο γεμάτα ποτήρια φρέσκο γάλα την ημέρα. Προτιμάτε τα ημιαποβουτυρωμένα (έχουν ίδια ποσά ασβεστίου και πρωτεΐνης, χωρίς το περιττό λίπος). Όχι στο εβαπορέ (λίγες βιταμίνες).
- Κρέας, ψάρι, αυγά, όσπρια. Πλούσια σε πρωτεΐνες. Ψήνετε καλά και αποφεύγετε τα πολλά λιπαρά.
- Τροφές με λιπαρά και ζάχαρη. Τρώτε αραιά και σε μικρές ποσότητες.
- Βιταμίνες όπως το φυλλικό οξύ είναι απαραίτητες στην εγκυμοσύνη. Πλούσια σε φυλλικό οξύ είναι τα φασόλια, φακές, φρούτα, λαχανικά, χυμό πορτοκάλι.
- Το φυλλικό οξύ μπορεί να προλάβει ανωμαλίες στο έμβρυο όπως ανεγκεφαλία, δισχιδή ράχη και ανωμαλίες στη διάπλαση του στόματος. Γι’αυτό το λόγο θα σας συστήσουμε πρόσθετη λήψη σκευάσματος φυλλικού οξέος για τις πρώτες εβδομάδες της εγκυμοσύνης.
- Θεωρείται φυσιολογικό να αυξηθεί το βάρος σας κατά 10-12 κιλά στην εγκυμοσύνη.
- Για πρακτικούς λόγους χωρίζουμε την εγκυμοσύνη σε τρεις περιόδους
- Η πρώτη, μεταξύ 0-12 εβδομάδες (πρώτοι δυόμισι μήνες). Πρέπει να πάρετε 1-2 κιλά.
- Τη δεύτερη μεταξύ 12-28 εβδομάδες (οι επόμενοι 4 μήνες), πρέπει να πάρετε 300-400 γραμμάρια την εβδομάδα, άρα το πολύ 6,5 κιλά.
- Την τρίτη, μεταξύ 28-40 εβδομάδες (τελευταίοι δυόμισι μήνες), παίρνετε 1-3 κιλά το μήνα.
- Δεν πρέπει να υπερβείτε τα 12 κιλά γιατί αυξάνονται έτσι οι επιπλοκές της εγκυμοσύνης (διαβήτης κύησης, προβλήματα στην ανάπτυξη του εμβρύου, υπέρβαρα μωρά με δυσκολίες στον τοκετό). Επιπλέον μπορεί να δυσκολευτείτε αρκετά να χάσετε στο μέλλον αυτά τα περιττά κιλά.
Πού πάνε αυτά τα κιλά;
- Το τελειόμηνο μωρό ζυγίζει περίπου 3,3 κιλά.
- Η μήτρα μεγαλώνει κατά 900 gr.
- Ο πλακούντας ζυγίζει 600 gr.
- Το αμνιακό υγρό ζυγίζει 800 gr.
- Το στήθος μεγαλώνει κατά 400 gr.
- Το αίμα στην κυκλοφορία αυξάνεται κατά 1,25 κιλό.
- Κατακράτηση ύδατος στους ιστούς κατά 2 κιλά.
- Αύξηση υποδόριου λίπους κατά 1,7 κιλό.
Το βάρος του εμβρύου είναι το αγαπημένο θέμα συζήτησης στην εγκυμοσύνη. Όλοι θέλουν να ξέρουν πόσο ζυγίζει το μωρό, γίνονται συγκρίσεις με προηγούμενες εγκυμοσύνες ή με άλλες γυναίκες και όλοι ανησυχούν αν τυχόν το μωρό δεν ‘παίρνει πολύ βάρος’ και φορτώνουν τη μητέρα με άγχος και τύψεις. Καλό είναι λοιπόν να ξεκαθαρίσουμε ότι ο υπολογισμός του βάρους στα υπερηχογραφήματα ελάχιστη αξία έχει. Σημασία έχει οι επιμέρους μετρήσεις (κεφαλή, περίμετρος κοιλίας, μηριαίο οστό) να είναι φυσιολογικές και ακόμα σημαντικότερο να υπάρχει φυσιολογικός ρυθμός αύξησης αυτών σε διαδοχικά υπερηχογραφήματα. Επιπλέον το φυσιολογικό εύρος του βάρους είναι μεγάλο, έτσι ο μέσος όρος του βάρους γέννησης στο τέλος των 9 μηνών είναι 3,28 κιλά αλλά κάλλιστα μπορεί σε υγιή μωρά να κυμαίνεται από τα 2,9 ως τα 3,9 κιλά.
Ενδεικτικά λοιπόν ο μέσος όρος βάρους είναι:
- Στις 28 εβδομάδες 1,15 κιλά (όταν ‘μπούμε στον 7ο’).
- Στις 32 εβδομάδες 1,81 κιλά (όταν ‘μπούμε στον 8ο’).
- Στις 34 εβδομάδες 2,22 κιλά.
- Στις 36 εβδομάδες 2,65 κιλά (όταν ‘μπούμε στον 9ο’).
- Στις 38 εβδομάδες 3 κιλά.
- Στις 40 εβδομάδες 3,28 κιλά (συμπλήρωση 9 μηνών).
ΝΑΥΤΙΑ ΚΑΙ ΕΜΕΤΟΙ ΣΤΗΝ ΕΓΚΥΜΟΣΥΝΗ
Είναι ένα από τα συνήθη συμπτώματα του πρώτου τρίμηνου και οφείλεται στην απότομη αύξηση των ορμονών της εγκυμοσύνης. Συνήθως αλλά όχι απαραίτητα παρατηρείται το πρωί. Κάποιες τυχερές γυναίκες μπορεί να μην έχουν καθόλου ναυτία. Μετά τις 12 εβδομάδες σταδιακά υποχωρεί.
Απλές οδηγίες που μπορεί να βοηθήσουν:
- Μικρά, συχνά γεύματα.
- Όταν η ναυτία είναι έντονη μην πιεστείτε να φάτε για το καλό του μωρού. Το μωρό θα ενοχληθεί μόνο όταν η μητέρα φτάσει σε κατάσταση μαρασμού από την ασιτία.
- Προτεραιότητα είναι η λήψη υγρών και η αποφυγή αφυδάτωσης. Μικρές, συχνές γουλιές νερό λοιπόν.
- Σηκωθείτε με αργές κινήσεις από το κρεβάτι το πρωί.
- Αν η ναυτία συμβαίνει μόλις σηκώνεστε από το κρεβάτι, προτού σηκωθείτε φάτε κράκερ ή ξερό τοστ ή μπισκότο.
- Τροφές με τζίντζερ (ειδικά μπισκότα, τσάι, ακόμα κι ένα ποτήρι τζιτζιμπύρα) ή χάπια μειώνουν το αίσθημα ναυτίας. Το ίδιο φαίνεται να ισχύει σε μικρότερο βαθμό για το χαμομήλι.
- Το μεταλλικό νερό (απλό ή αφρίζον) επίσης βοηθά.
- Σε κάθε περίπτωση πρέπει να συζητήσουμε το πρόβλημα καθώς πολλές άλλες παθήσεις προκαλούν ναυτία (γαστρίτιδα, ουρολοιμώξεις, παθήσεις ενδοκρινών αδένων) και τα παραπάνω ‘γιατροσόφια’ δε βοηθούν πάντα.
ΑΣΚΗΣΗ ΚΑΙ ΕΓΚΥΜΟΣΥΝΗ
Η άσκηση ενδείκνυται στη φυσιολογική εγκυμοσύνη και μπορεί να ξεκινήσει νωρίς, από το πρώτο τρίμηνο, κατόπιν συζήτησης.
Τα οφέλη είναι ποικίλα:
- Ενδυναμώνει το μυϊκό σύστημα που υποβοηθά τον τοκετό (κοιλιακοί και μύες περινέου).
- Βελτιώνει την κυκλοφορία του αίματος, ελαττώνει την πίεση και την καρδιακή συχνότητα.
- Βελτιώνει τη στάση του σώματος.
- Ενισχύει ψυχολογικά την έγκυο και προλαμβάνει την κατάθλιψη.
- Προλαμβάνει την οστεοπόρωση.
- Βοηθά στην ταχύτερη επαναφορά της φυσικής κατάστασης και του σωματικού βάρους μετά τον τοκετό.
ΑΠΛΕΣ ΣΥΜΒΟΥΛΕΣ
- Επιτρέπεται: Βάδιση, σταθερό ποδήλατο, κολύμβηση, ασκήσεις κοιλιακών.
- Η άσκηση πρέπει να αρχίζει και να τελειώνει σταδιακά.
- Η μέλλουσα μητέρα πρέπει να φορά ελαφρά ρούχα και ενισχυμένο στηθόδεσμο.
- Η καρδιακή συχνότητα της μητέρας δεν πρέπει να υπερβαίνει τις 140 σφύξεις το λεπτό- είναι εντάξει όσο μπορεί να συζητά κατά τη διάρκεια της άσκησης.
- Σταματάμε αμέσως αν υπάρχει πόνος, αίσθηση ζάλης ή ταχυπαλμίας.
- Επιβάλλεται η κατανάλωση μεγάλων ποσοτήτων νερού.
- Όχι σε ασκήσεις με γρήγορες αλλαγές κατεύθυνσης, άλματα ή βαθιά καθίσματα.
- Μετά το πρώτο τρίμηνο απαγορεύεται η άσκηση σε ύπτια θέση (ανάσκελα) γιατί υπάρχει κίνδυνος λιποθυμίας.
ΒΑΣΙΚΕΣ ΟΔΗΓΙΕΣ ΓΙΑ ΤΟ ΘΗΛΑΣΜΟ

Από νωρίς, μετά τις 28-30 εβδομάδες κύησης, θα αρχίσουμε να προετοιμάζουμε τους μαστούς για το θηλασμό. Η προετοιμασία περιλαμβάνει ήπιες έλξεις στη θηλή προκειμένου σταδιακά να επιμηκυνθεί και να γίνει πιο ανθεκτική και υπεραιμική. Ταυτόχρονα πλύσιμο με οινόπνευμα συμβάλλει στο να σκληρύνει, ώστε να μην τραυματιστεί εύκολα στην έναρξη του θηλασμού.
Θα κάνουμε κάθε προσπάθεια να πετύχουμε πλήρη σίτιση με μητρικό γάλα, χωρίς συμπλήρωμα. Το μητρικό γάλα είναι πλούσιο σε θρεπτικά συστατικά αλλά και πολύτιμες πρωτεΐνες και αντισώματα.
Η τοποθέτηση του μωρού στο στήθος γίνεται άμεσα, την ίδια ημέρα της γέννησης. Το γάλα δεν πρόκειται να έρθει για δύο τουλάχιστον ημέρες, πρέπει όμως έγκαιρα να δοθεί το θηλαστικό ερέθισμα που θα ενεργοποιήσει το αντανακλαστικό της γαλακτοφορίας.
Τις πρώτες ημέρες η μαία μας αλλά και το μαιευτικό προσωπικό στο Ιασώ θα σας καθοδηγούν και θα σας δείξουν τη σωστή τοποθέτηση του μωρού στο στήθος. Θα παρακολουθούμε τη σταδιακή διόγκωση του στήθους, ημέρα με την ημέρα. Στόχος είναι ο εύκολος, αποκλειστικός θηλασμός, χωρίς να τραυματιστούν οι θηλές αλλά και να μη βαρύνει υπερβολικά το στήθος (να μην ‘πετρώσει’).
Επί της ουσίας, βήμα-βήμα θα είμαστε κοντά σας και σ’αυτή την τελευταία δοκιμασία. Ο θηλασμός συχνά αγχώνει την ήδη πελαγωμένη μητέρα, με συνεχή καθοδήγηση και συμβουλές όμως θα τα καταφέρουμε. Μεταξύ μας, τα απολύτως απαραίτητα θρεπτικά συστατικά και αντισώματα υπάρχουν ήδη από το πρώτο γάλα (πύαρ). Ακόμα λοιπόν κι αν δε καταφέρουμε να θηλάσουμε για μεγάλο χρονικό διάστημα, το μωρό έχει από νωρίς ωφεληθεί. Το τελευταίο πράγμα που θέλουμε είναι μία μητέρα φορτωμένη με τύψεις!
Πάνω απ’όλα ψυχραιμία!
Μην ακούτε συμβουλές και ιστορίες τρόμου από συγγενείς και φίλους γιατί είναι όλες, αν όχι λανθασμένες, σίγουρα υπερβολικές. Θα είμαστε συνεχώς δίπλα σας για κάθε απορία και πρόβλημα. Χωρίς άγχος λοιπόν, απολαύστε την εγκυμοσύνη σας.
ΥΠΕΡΗΧΟΓΡΑΦΗΜΑ ΑΥΧΕΝΙΚΗΣ ΔΙΑΦΑΝΕΙΑΣ
Είναι ένα σημαντικό υπερηχογράφημα που λαμβάνει χώρα μεταξύ 11 και 13+6 εβδομάδων κύησης. Ελέγχουμε σημαντικά στοιχεία της ανατομίας του εμβρύου και αποκλείουμε έτσι έγκαιρα μεγάλο εύρος ανατομικών ανωμαλιών, πέραν του συνδρόμου Down και άλλων χρωμοσωμικών ανωμαλιών.
Κύριος πάντως στόχος είναι ο έλεγχος της αυχενικής διαφάνειας και ο έμμεσος πλην σαφής αποκλεισμός του συνδρόμου Down (τρισωμία 21) και η αποφυγή της αμνιοπαρακέντησης με τους κινδύνους αυτής.
Αυχενική διαφάνεια είναι μία μικρή ποσότητα υγρού που φυσιολογικά μαζεύεται σε όλα τα έμβρυα, πίσω από το δέρμα του αυχένα. Σε μωρά με σύνδρομο Down το υγρό αυτό είναι αυξημένο στην φάση αυτή της εγκυμοσύνης. Δεν είναι όμως σε όλα τα μωρά με Down αυξημένο, ενώ συχνά είναι αυξημένο και σε υγιή μωρά.

ΜΕΤΡΗΣΕΙΣ ΑΥΧΕΝΙΚΗΣ ΔΙΑΦΑΝΕΙΑΣ – η μαύρη περιοχή ανάμεσα στις δύο λεπτές γραμμές στον αυχένα του μωρού.
Πριν από μία δεκαετία περίπου σε Αγγλία και Αμερική, σε μεγάλες μελέτες με δεκάδες χιλιάδες γυναίκες όλων των ηλικιών, μετρήθηκε η αυχενική διαφάνεια, ελήφθησαν υπόψη η ηλικία της γυναίκας και η ακριβής ηλικία της κύησης και εκτιμήθηκε η συχνότητα των μωρών που τελικά γεννήθηκαν με σύνδρομο Down. Κατασκευάστηκε βάσει όλων αυτών ένα έγκυρο μαθηματικό μοντέλο, μία εξίσωση που έχουμε πλέον στον υπολογιστή μας.
Η αυχενική πρέπει να μετρηθεί σε αυτήν ακριβώς τη φάση της κύησης, αργότερα συνήθως ελαττώνεται, ακόμα και σε πάσχοντα μωρά και χάνει τη διαγνωστική της αξία.
Θα μετρήσουμε λοιπόν το εύρος της αυχενικής διαφάνειας με μεγάλη ακρίβεια και στη συνέχεια θα βάλουμε στον υπολογιστή την τιμή αυτή καθώς και την ηλικία σας και την ηλικία της κύησης βάσει τελευταίας περιόδου. Ο υπολογιστής θα μας δώσει το γνωστό αρχικό μας κίνδυνο για σύνδρομο Down λόγω ηλικίας και το νέο τροποποιημένο κίνδυνο, καλύτερο ή χειρότερο αναλόγως αν η αυχενική ήταν μικρή (άρα καθησυχαστική) ή μεγάλη.
Στη συνέχεια, αμέσως μετά το υπέρηχο, θα κάνουμε μία εξέταση αίματος και θα μετρήσουμε τις τιμές δύο ορμονών, της β-χοριακής γοναδοτροπίνης και του PAPP-A (συντομογραφία του Pregnancy Associated Plasma Protein type A). Οι τιμές αυτές διαφέρουν σε πολλά μωρά με σύνδρομο Down. O κίνδυνος θα υπολογιστεί εκ νέου όταν βγει το αποτέλεσμα λίγες ημέρες μετά, είναι μάλιστα εντελώς ανεξάρτητο τεστ από την αυχενική, όμως συνδυάζονται όπως οι παράμετροι μίας εξίσωσης και δίνουν έναν τελικό κίνδυνο.
Αυτόν τον τελικό κίνδυνο θα κρίνουμε και θα αποφασίσουμε αν μας ικανοποιεί, ώστε να αποφύγουμε την αμνιοπαρακέντηση. Αυτή θα μας πει με βεβαιότητα αν το μωρό πάσχει, έχει όμως έναν κίνδυνο να προκαλέσει αποβολή της τάξης του 3 στα 1000 (ή 1 στα 350).
Παραδοσιακά, τις προηγούμενες δεκαετίες προσφέραμε αμνιοπαρακέντηση σε όλες τις γυναίκες άνω των 35 και καθησυχάζαμε τις νεώτερες σε ηλικία. Αυτό τελικά είχε σαν αποτέλεσμα τα περισσότερα μωρά με σύνδρομο Down να γεννιούνται πλέον από νέες, ανύποπτες μητέρες. Η διάκριση σε άνω και κάτω των 35 δεν σημαίνει ότι μετά τα 35 ο κίνδυνος αυξάνεται απότομα, κάτι τέτοιο δεν ισχύει ιατρικά. Ό λόγος αυτού του διαχωρισμού ήταν ότι στα 35 ο κίνδυνος για Down είναι 1 στα 350, όσος και ο κίνδυνος αποβολής από αμνιοπαρακέντηση, επομένως οι άνω των 35 μητέρες αξίζει να ‘ρισκάρουν’ μία αμνιοπαρακέντηση αφού ο κίνδυνος της επέμβασης θα είναι μικρότερος του κινδύνου να πάσχει το μωρό.
Ο προληπτικός έλεγχος (screening test) με την αυχενική διαφάνεια και τον ορμονικό προσδιορισμό ήρθε να δώσει μία μη επεμβατική εναλλακτική και ταυτόχρονα κατήργησε το τεχνητό όριο των 35.
Το screening αυτό είναι εξίσου ευαίσθητο σε όλες τις ηλικίες, άρα δεν πρέπει να προσφέρεται μόνο στις νέες γυναίκες και να το στερούνται οι μεγαλύτερες. Η ευαισθησία του είναι μεγάλη καθώς μεγάλες διεθνείς μελέτες αποδεικνύουν ότι αν το εφαρμόσουμε σωστά και κάνουμε αμνιοπαρακέντηση μόνο όταν ο τελικός κίνδυνος είναι 1 στα 350 ή μεγαλύτερος, θα ανιχνεύσουμε το 90% περίπου των μωρών με σύνδρομο Down και θα αποφύγουμε έτσι πολλές περιττές αμνιοπαρακεντήσεις.
Το σημαντικό βέβαια είναι να μετρηθεί σωστά η αυχενική διαφάνεια. Αυτό δεν είναι αυτονόητο, το εύρος της είναι συνήθως 1 με 2 χιλιοστά και ένα λάθος δεκάτων του χιλιοστού αλλάζει δραματικά τον τελικό κίνδυνο. Η σωστή μέτρηση θέλει το μωρό σε τέλεια θέση προφίλ και να μην ακουμπά ο σβέρκος του στον πλακούντα. Αυτό εξαρτάται από την τύχη και τα κέφια του μωρού μας και η εξέταση μπορεί να διαρκέσει από 10 λεπτά ως και μία ώρα. Ο υπερηχογραφιστής οφείλει να έχει εμπειρία πολλών εκατοντάδων τέτοιων υπερήχων, να έχει πιστοποιηθεί η ικανότητα του από το Fetal Medicine Foundation, το διεθνή οργανισμό που, με έδρα το Λονδίνο, έχει ευθύνη για τη σωστή εκπαίδευση και διάδοση της τεχνικής. Επιπλέον βέβαια πρέπει να έχει υπομονή και επιμονή να περιμένει το μωρό να πάρει την κατάλληλη θέση.
Το δύσκολο μερικές φορές είναι το κάθε ζευγάρι να αποφασίσει ποιος κίνδυνος θεωρείται αποδεκτός και ποιος ανησυχητικός. Όπως είπαμε, το τεστ επισήμως θεωρείται παθολογικό όταν ο κίνδυνος είναι χειρότερος του 1 στα 350, κατ’ άλλους στο 1 στα 300. Υπάρχουν ζευγάρια όμως που δε δέχονται ούτε ένα στο εκατομμύριο την πιθανότητα τέτοιας διάγνωσης και άλλα πάλι που το ίδιο σθεναρά τρέμουν την ιδέα μιας αποβολής ενός μωρού υγιούς ή και πάσχοντος ακόμα. Εδώ είναι που θα συζητήσουμε και θα συμφωνήσουμε αφού εξηγήσουμε όλα τα δεδομένα ξανά και ξανά –δεν είμαστε μαθηματικοί και όλα αυτά τα δεδομένα συχνά κάνουν γιατρούς και ασθενείς να ξύνουν το κεφάλι τους.
Επί της ουσίας, χαρείτε το υπέρηχο, το μωρό είναι σχηματισμένο, γεμίζει την οθόνη, και είναι απόλαυση να το παρακολουθήσετε. Ακόμα και αν το αποτέλεσμα είναι οριακό και αρχίσουμε να κουβεντιάζουμε με μαθηματικούς όρους, μην πελαγώνετε. Να θυμάστε πως ό,τι και να αποφασίσουμε, η στατιστική είναι με το μέρος μας, είναι στατιστικά απίθανο να πάσχει το μωρό μας και επίσης απίθανο η αμνιοπαρακέντηση να προκαλέσει επιπλοκές.





